Содержание:
В соответствии со своей миссией редакция журнала «МедТвоиЛоконы» прилагает все усилия для предоставления достоверного медицинского контента, подкрепленного новейшими научными знаниями. Дополнительный флаг «Проверенное содержимое» указывает на то, что статья была проверена или написана непосредственно врачом. Эта двухэтапная проверка: медицинский журналист и врач позволяет нам предоставлять контент высочайшего качества, соответствующий современным медицинским знаниям.
Нашу приверженность этому делу оценила, в том числе, Ассоциация журналистов за здоровье, которая присвоила редакции журнала «МедТвойЛоконы» почетное звание «Великий просветитель».
Гемолитическая болезнь новорожденных – это состояние, вызванное несовместимостью (конфликтом) по резус-фактору или группам крови АВ0 между матерью и плодом. Недуг вызывает выработку антител в крови матери, что, в свою очередь, приводит к распаду эритроцитов плода и новорожденного. Наиболее опасной формой гемолитической болезни является желтуха.
Несколько слов о гемолитической болезни новорожденных…
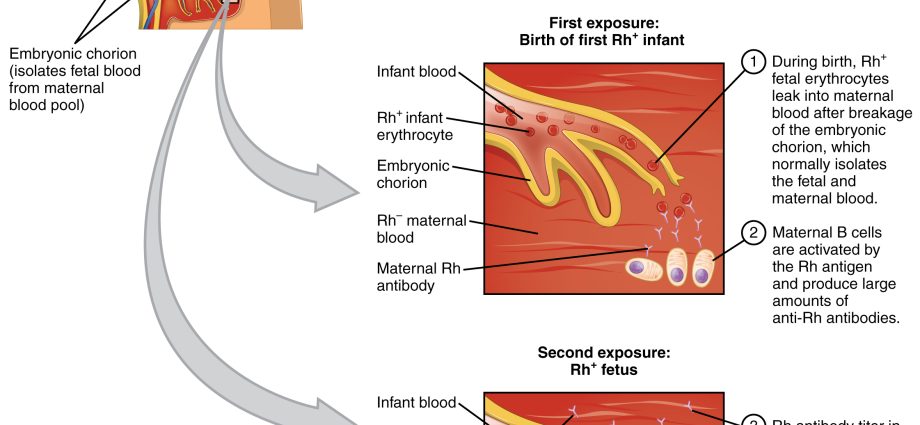
Заболевание связано с серологическим конфликтом, то есть ситуацией, когда группа крови матери отличается от группы крови ребенка. Гемолитическая болезнь вызывает выработку антител в крови матери, которые разрушают эритроциты плода и новорожденного. Наиболее опасной формой заболевания является тяжелая неонатальная желтуха, обусловленная быстро возрастающим уровнем билирубина в крови и развитием анемии. Когда уровень билирубина превышает определенный порог, это может привести к повреждению мозга, известному как желтуха яичек основания мозгачто приводит – если ребенок выживает – к психофизической отсталости. В настоящее время серологический конфликт не является такой большой проблемой, как в XIX веке.
Причины гемолитической болезни новорожденного
У каждого человека определенная группа крови, и в нормальных условиях здоровый организм не вырабатывает антитела против своих клеток крови. Группа крови Rh+ не вырабатывает антитела против этого фактора, т.е. анти-Rh. Аналогично, организм пациента с группой крови А не вырабатывает антитела против А. Однако это правило не распространяется на беременных, поэтому гемолитическая болезнь новорожденного вызвана конфликтом между кровью ребенка и антителами, вырабатываемыми матерью. Проще говоря: кровь матери имеет аллергию на кровь ребенка. Антитела беременной женщины могут проникнуть через плаценту (при настоящей или следующей беременности) и атаковать клетки крови ребенка. Следствием этого является гемолитическая болезнь ребенка.
Симптомы и формы гемолитической болезни у ребенка
Самая легкая форма гемолитической болезни – это чрезмерное разрушение клеток крови ребенка. Ребенок рождается с анемияобычно сопровождается увеличением селезенки и печени, но это не представляет угрозы для его жизни. Со временем картина крови значительно улучшается и малыш развивается правильно. Однако следует подчеркнуть, что в некоторых случаях анемия протекает тяжело и требует специализированного лечения.
Другая форма гемолитической болезни. есть сильная желтуха. Ваш ребенок выглядит совершенно здоровым, но в первый день после рождения у него начинает развиваться желтуха. Очень быстро увеличивается уровень билирубина, ответственного за желтый цвет кожи. Большую опасность представляет желтуха, поскольку ее концентрация выше определенного уровня оказывает токсическое воздействие на мозг ребенка. Это может даже привести к повреждению головного мозга. У детей с желтухой наблюдаются судороги и чрезмерное напряжение мышц. Даже если ребенка удастся спасти, желтуха может иметь серьезные последствия, например, ребенок может потерять слух, страдать эпилепсией и даже испытывать трудности с речью и сохранением равновесия.
Последняя и наиболее тяжелая форма гемолитической болезни новорожденных – генерализованная. опухоль плода. В результате разрушения клеток крови ребенка антителами матери (еще на этапе внутриутробной жизни) нарушается кровообращение новорожденного и повышается проницаемость его сосудов. Что это значит? Жидкость из кровеносных сосудов выходит к соседним тканям, вызывая тем самым образование внутренних отеков в важных органах, таких как брюшина или перикардиальный мешок, окружающий сердце. При этом у малыша развивается анемия. К сожалению, отек плода настолько серьезен, что чаще всего приводит к гибели плода еще в утробе матери или сразу после рождения.
Диагностика гемолитической болезни новорожденных
Обычно беременная женщина проходит скрининговые тесты для выявления наличия анти-RhD или других столь же важных антител. Обычно в первом триместре беременности проводят антиглобулиновую пробу (пробу Кумбса) при резус-несовместимости родителей ребенка. Даже если результат отрицательный, тест повторяют каждый триместр и за месяц до родов. В свою очередь, положительный результат теста является показанием для расширения диагноза и проведения исследований типа и титра антител. Низкий титр антител (ниже 16) требует только консервативного лечения, т.е. ежемесячного контроля титра антител. С другой стороны, диагноз высоких титров антител (более 32) требует более инвазивного лечения. Показанием к этому также является выявление на УЗИ расширения пупочной вены, гепатомегалии и утолщения плаценты. Затем проводят аминопунктуру и кордоцентез (получение образца крови плода для исследования). Эти тесты позволяют точно оценить степень развития анемии плода, оценить группу крови и наличие соответствующих антигенов в клетках крови. Нормализованные результаты требуют повторения теста через несколько недель.
Лечение начинают при обнаружении тяжелой анемии. Кроме того, проводится метод ПЦР, который подтверждает наличие антигена D. Отсутствие этого антигена исключает возникновение гемолитической болезни плода.
Гемолитическая болезнь новорожденного – лечение
Лечение недуга преимущественно предполагает внутриутробное переливание экзогенной крови под контролем УЗИ. Кровь отдают в сосудистое русло или в брюшную полость плода. Для полного обмена крови необходимо 3-4 цикла переливания. Терапию следует продолжать до тех пор, пока плод не будет способен к внематочной жизни. Кроме того, врачи рекомендуют прерывать беременность максимум до 37 недель. После рождения новорожденному часто требуются переливания альбумина и фототерапия, в более тяжелых случаях проводят заместительное или дополнительное переливание. Помимо лечения, важна и профилактика заболеваний.
Гемолитическая болезнь новорожденных – профилактика
Профилактика гемолитических заболеваний может быть специфической и неспецифической. Во-первых, избегать контакта с чужой кровью и соблюдать правила переливания групп-совместимой крови после перекрестного сопоставления. Второй, в свою очередь, основан на применении анти-D-иммуноглобулина за 72 часа до предполагаемой утечки крови, то есть:
- во время родов,
- в случае выкидыша,
- при кровотечениях во время беременности,
- в результате инвазивных процедур, проведенных во время беременности,
- во время операции по поводу внематочной беременности.
В качестве профилактики во время беременности резус-отрицательным женщинам с отрицательными результатами антиглобулиновой пробы применяют введение анти-D-иммуноглобулинов (на 28-й неделе беременности). Следующая доза иммуноглобулинов вводится только после рождения ребенка. Этот метод обеспечивает только одну, ближайшую беременность. У женщин, планирующих еще детей, иммунопрофилактику применяют повторно.