Содержание:
- Бронхоэктатическая болезнь: лечение и продолжительность жизни
- Что такое бронхоэктазы?
- Бронхоэктатическая болезнь врожденная и приобретенная.
- Каковы причины бронхоэктатической болезни?
- Респираторные инфекции (диффузные или очаговые бронхоэктазы)
- Механическая обструкция дыхательных путей (очаговые бронхоэктазы)
- Генетические заболевания (диффузные бронхоэктазы)
- Иммунодефициты (диффузные или очаговые бронхоэктазы).
- Системные заболевания (диффузные бронхоэктазы)
- Иммуноаллергические (диффузные или очаговые бронхоэктазы)
- Каковы симптомы бронхоэктатической болезни?
- Как лечить бронхоэктазы?
- Современная тактика лечения
- Реабилитация, профилактика, возможные риски
Бронхоэктатическая болезнь: лечение и продолжительность жизни
Бронхоэктатическая болезнь – это расширение и разрушение бронхов вследствие инфекции и хронического воспаления. Наиболее распространенными причинами являются муковисцидоз, иммунодефицит и рецидивирующие инфекции. Наиболее частыми симптомами являются хронический кашель, отхаркивание гнойной мокроты, лихорадка и одышка. Лечение и профилактика острых приступов включают введение бронходилятаторов и антибиотиков, удаление секрета и лечение осложнений, таких как кровохарканье и другие повреждения легких, вызванные резистентными или оппортунистическими инфекциями.
Бронхоэктазы – это необратимые морфологические изменения (расширение, деформация) и функциональная неполноценность бронхов, приводящие к хроническим гнойным заболеваниям легких. Весь комплекс легочных и внелегочных изменений при наличии бронхоэктазов называется бронхоэктазами.
Что такое бронхоэктазы?
Бронхоэктатическая болезнь была впервые обнаружена в 1819 году доктором Рене-Теофилем-Гиацинтом Лаэннеком, изобретателем стетоскопа. Это аномальное расширение части бронхов в результате необратимого повреждения стенок дыхательных путей, вызывающее накопление слизи, что увеличивает риск легочных инфекций. Расширение бронхов может повлиять на:
- многие области легкого: это называется диффузной бронхоэктазией;
- одна или две области легкого: это называется очаговыми бронхоэктазами.
Бронхоэктатическая болезнь может развиться в любом возрасте. Его распространенность увеличивается с возрастом и женским полом. Для всех возрастов в совокупности он составляет от 53 до 556 случаев на 100 жителей и превышает более 000 случаев на 200 жителей среди лиц старше 100 лет.
Прогноз широко варьируется. При соответствующем лечении и наблюдении люди с бронхоэктазами имеют нормальную продолжительность жизни. Напротив, люди с тяжелыми бронхоэктазами, сопутствующими заболеваниями, такими как хронический бронхит или эмфизема, или такими осложнениями, как легочная гипертензия или легочное сердце, как правило, имеют менее благоприятный прогноз. Прогноз для больных муковисцидозом наиболее неблагоприятный, медиана выживаемости составляет 36 лет.
Программы антибиотикотерапии и вакцинации значительно снизили заболеваемость бронхоэктазами в промышленно развитых странах, в то время как это заболевание остается распространенным в бедных странах.
Бронхоэктатическая болезнь врожденная и приобретенная.
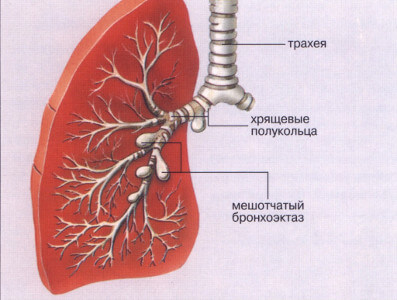 Врожденные бронхоэктазы встречаются сравнительно редко и развиваются вследствие нарушения формирования бронхиального дерева. Гистологическим признаком врожденных бронхоэктазов является беспорядочное расположение структурных элементов бронхов в их стенке.
Врожденные бронхоэктазы встречаются сравнительно редко и развиваются вследствие нарушения формирования бронхиального дерева. Гистологическим признаком врожденных бронхоэктазов является беспорядочное расположение структурных элементов бронхов в их стенке.
Основным этиологическим фактором приобретенных бронхоэктазов является генетически обусловленная неполноценность бронхиального дерева (недоразвитие элементов бронхиальной стенки), что в сочетании с нарушением бронхиальной проходимости и появлением воспаления приводит к стойкой деформации бронхов.
Формированию бронхоэктазов в значительной степени способствуют коклюш, острые респираторные инфекции, корь, бронхит, пневмония, абсцессы легких, туберкулез, инородные тела трахеобронхиального дерева.
Основные жалобы: кашель с большим количеством гнойной мокроты, кровохарканье, боли в груди, одышка, повышение температуры тела, потливость, похудание и снижение работоспособности. Количество и характер мокроты зависит от степени поражения бронхов. В нем могут присутствовать примеси крови и гноя, неприятный запах.
Заболевание характеризуется обострениями и ремиссиями. В период обострений повышается температура, появляется одышка, хрипы в груди, синие губы. На фоне длительного течения пальцы больного приобретают характерную форму голеней, а ногти – часового стекла. Постепенно общее состояние больного ухудшается.
Бронхоэктатическая болезнь нередко осложняется легочным кровотечением, абсцедированием, развитием легочного фиброза и эмфиземы легких, «легочного сердца», амилоидоза.
Каковы причины бронхоэктатической болезни?
Возможные причины бронхоэктазов весьма разнообразны. Наиболее распространенной причиной является хроническая или рецидивирующая инфекция, вызванная нарушениями иммунной системы или врожденными дефектами, которые влияют на структуру или функцию дыхательных путей и способствуют их обструкции.
Респираторные инфекции (диффузные или очаговые бронхоэктазы)
Они включают в себя:
- захлебывающийся кашель ;
- корь;
- грипп;
- туберкулез;
- респираторно-синцитиальные вирусные инфекции и др.
Механическая обструкция дыхательных путей (очаговые бронхоэктазы)
В качестве :
- опухоль легких;
- бронхолитиаз;
- хроническое увеличение лимфатических желез;
- вдыхание инородного тела;
- изменения после операции на легких;
- слизь и т. д.
Генетические заболевания (диффузные бронхоэктазы)
Знать :
- Муковисцидоз ;
- первичная цилиарная дискинезия (ПЦД), хроническое заболевание, характеризующееся аномальным развитием легких с рождения;
- Дефицит альфа-1-антитрипсина – заболевание, поражающее легкие и печень.
Иммунодефициты (диффузные или очаговые бронхоэктазы).
В качестве :
- синдромы иммунодефицита, такие как СПИД;
- гипогаммаглобулинемия и т. д.
Системные заболевания (диффузные бронхоэктазы)
Они включают в себя:
- ревматоидный артрит;
- язвенный колит;
- Болезнь Крона;
- синдром Шегрена;
- системная красная волчанка и др.
Иммуноаллергические (диффузные или очаговые бронхоэктазы)
Знать :
- аллергический бронхолегочный аспергиллез (АБЛА), аллергическая реакция на грибок, называемый Aspergillus, чаще всего встречающийся у людей с астмой или муковисцидозом, может вызывать появление пробок слизи, которые закупоривают дыхательные пути.
Бронхоэктатическая болезнь также может возникнуть в результате вдыхания токсичных веществ, вызывающих повреждение бронхов:
- пары вредных газов, дым (включая табачный дым) или вредную пыль, такую как кремнеземная или угольная пыль;
- пища или желудочная кислота.
Каковы симптомы бронхоэктатической болезни?
Симптомы обычно начинаются незаметно и имеют тенденцию постепенно ухудшаться с годами, сопровождаясь эпизодами острого ухудшения.
Они включают в себя:
- хронический кашель, наиболее распространенный симптом, который обычно возникает рано утром и поздно вечером и сопровождается выделением густой, обильной и часто гнойной мокроты. Объем этой мокроты может значительно варьировать, как и ее цвет (белый, желтый, зеленый, темно-зеленый или коричневый);
- затрудненное дыхание (одышка);
- одышка;
- шипящий звук, возникающий при движении воздуха в дыхательных путях (хрипы);
- плевральная боль в груди;
- возвратный тиф;
- сильная усталость;
- уменьшение количества кислорода, переносимого кровью (гипоксемия);
- легочная артериальная гипертензия;
- правожелудочковая недостаточность;
- кашель с кровью (кровохарканье).
Острые обострения встречаются часто и могут быть связаны с новой инфекцией или ухудшением существующей инфекции. Острые обострения заболевания характеризуются усилением кашля, усилением одышки, а также увеличением объема и гнойности мокроты. Если бронхоэктатическая болезнь тяжелая и хроническая, обычно наблюдается потеря веса.
Как лечить бронхоэктазы?
При правильном лечении люди с бронхоэктазами могут оставаться стабильными в течение многих лет и хорошо контролировать свои симптомы. Лечение бронхоэктазов направлено на:
- предотвратить обострения;
- лечить симптомы;
- улучшить качество жизни;
- предотвратить обострение заболевания.
Профилактика обострений
- регулярные прививки, такие как ежегодная вакцинация против гриппа и пневмококковой инфекции, которая обеспечивает защиту от наиболее распространенной бактериальной причины пневмонии;
- меры по очистке дыхательных путей;
- макролидные антибиотики.
Лечение симптомов
- антибиотики;
- ингаляционные бронхолитики;
- меры по очистке дыхательных путей (муколитики);
- ингаляционные или пероральные кортикостероиды;
- в редких случаях хирургическое удаление части легкого, если бронхоэктатическая болезнь поражает лишь небольшую часть легкого или если часть легких имеет тяжелые поражения, приводящие к рецидивирующим инфекциям или выделяющим большое количество крови при кашле;
- кислородная терапия при необходимости во избежание осложнений, таких как легочное сердце;
- эмболизация бронхиальных артерий в случае кровохарканья.
Улучшение качества жизни
- дыхательная физиотерапия (постуральный дренаж, перкуссия грудной клетки) для содействия оттоку секрета и слизи;
- регулярная физическая активность для устранения мокроты и улучшения функции легких;
- Здоровое питание ;
- увлажнение воздуха и вдыхание соленой воды для снятия воспаления и скопления слизи;
- Сеансы респираторной функциональной реабилитации для повышения физической устойчивости и уменьшения последствий симптомов, а также физического и эмоционального воздействия на повседневную жизнь.
Предотвратить обострение заболевания
- средства для прекращения курения;
- вакцинация;
- антибиотики.
Бронхоэктазы на поздней стадии у некоторых людей, особенно у пациентов с выраженным муковисцидозом, можно лечить с помощью трансплантации легких. Пятилетняя выживаемость составляет от 5% до 65% при трансплантации сердца и легких или трансплантации обоих легких. Функция легких обычно улучшается в течение 75 месяцев и улучшение может продолжаться не менее 6 лет.
Современная тактика лечения
При бронхоэктазе назначают современные антибиотики класса макролидов, чтобы подавить патогенную микрофлору, и β2-агонисты для подавления рефлекторных спазмов мелких бронхов. Также эффективны муколитики, разжижающие слизь и периодические ее откашливание. Чтобы купировать питание, при выходе из бронхоэктаза показаны гормональные средства. Для активизации естественных защитных сил организма в терапевтическую схему включают иммуностимуляторы.
Ключевая процедура консервативного лечения бронхоэктазы — санация бронхиального дерева (очистка просвета бронхов от гнойной мокроты с последующим введением антибиотиков). При признаках кислородной недостаточности назначают кислородотерапию. Больному также назначают комплексы упражнений, способствующие эвакуации бронхиальной мокроты и вибрационный массаж грудной клетки. Для общего строения организма показано:
- калорийная диета – 3000 ккал в день;
- диетотерапия – функциональное питание, богатое питательными веществами;
- витаминотерапия.
Учитывая необратимость процесса, а, следовательно, и бесперспективность консервативной терапии, единственным радикальным методом лечения бронхоэктазов следует считать хирургический, объем которого зависит от распространенности бронхоэктазов.
Реабилитация, профилактика, возможные риски
Важным компонентом комплексной реабилитации при бронхоэктазах является коррекция образа жизни. Больному необходимо гулять на свежем воздухе, бросить курить и избегать пассивного курения, сбалансированно питаться, заниматься спортом, регулярно делать дыхательную гимнастику.
Важно состоять на учете у пульмонолога, посещать профилактические приемы с частотой, назначенной врачом, а при необходимости проходить курсы физиотерапии. Комплексная профилактика предусматривает своевременное лечение заболеваний органов дыхания и закаливания.
Без адекватного лечения бронхоэктазов развиваются хронический бронхит, легочная и сердечная недостаточность, легочное сердце и бронхиальная астма. Пациенты испытывают снижение работоспособности и плохое качество жизни. Крайне важно своевременно обратиться к врачу, чтобы добиться длительной стойкой ремиссии.