Содержание:
Лечение астмы
астма часто хронические заболевания что требует регулярного лечения, даже между приступами. фармацевтическая для контроля астмы не обеспечивают окончательного лечения. Они облегчают дыхание за счет увеличения открытия бронхов (бронходилятация) и уменьшения воспаления. Большинство из них попадают в ловушку ингаляция, что позволяет им действовать быстро, с наименьшим количеством побочных эффектов. Врач также старается назначить наименьшую дозу лекарства для контроля симптомов при лучшей переносимости лечения.
Тем не менее, несмотря на эффективность лечения, 6 из 10 человек, страдающих астмой, не могут контролировать свое состояние. Симптомы. Основными причинами являются плохое понимание болезни, боязнь Побочные эффекты и забываю лекарства. Однако побочные эффекты ингаляционного лечения минимальны по сравнению с рисками, связанными с тяжелыми и частыми приступами астмы.
Лечение астмы: все поймем за 2 минуты
Техника ингаляции. Использование ингаляторов кажется простым, но для того, чтобы оно было эффективным, требуется определенная техника. Однако менее половины астматиков правильно используют ингалятор.67. Каждый из различных ингаляторов (дозированные ингаляторы, порошковые ингаляторы и небулайзеры) имеет определенный режим использования. Врач и фармацевт могут объяснить вам правильные действия. |
- Дозированные аэрозоли. Необходимо хорошо встряхнуть аэрозоль и держать его вертикально. После медленного опорожнения легких медленно и очень глубоко вдохните через рот, запуская выброс аэрозоля в первую секунду вдоха. Затем вам следует задержать дыхание на 5–10 секунд, а затем медленно выдохнуть.
- Ингаляторы сухого порошка (например: Турбухалер®). Эти системы проще в использовании, поскольку они не требуют координации вдохновения и запуска. Вам необходимо максимально сильно и быстро вдохнуть, задержать дыхание на 10 секунд и выдохнуть вне ингалятора.
- Ингаляционные камеры. Применяют с помощью дозированного ингалятора у детей до 8 лет и пожилых людей. У детей раннего возраста ингаляции проводят с помощью лицевой маски, которую следует держать на лице не менее 6 спокойных вдохов.
Людям, страдающим астмой, все чаще приходится следить за состоянием своего дыхания. Например, люди с тяжелая астма, могут измерить пиковую скорость выдоха дома (пиковый поток), чтобы самим корректировать свое лечение по результатам. Обучение необходимо было пройти заранее.
фармацевтическая
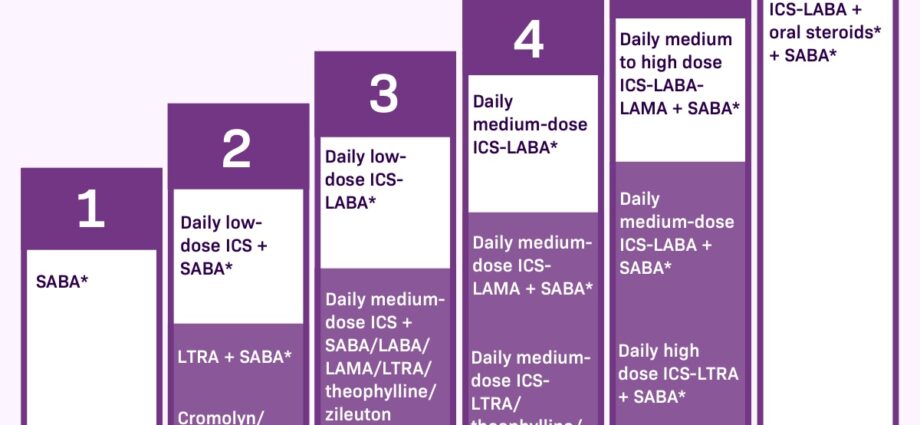
Есть 2 категории фармацевтическая для контроля симптомов астмы. Первый, названный кризисные или спасательные лекарства, следует принимать в случае появления симптомов. Они оказывают немедленное облегчение действия, но не успокаивают воспаление бронхов.
Другие препараты являются контроль или фоновое лечение. Их следует принимать каждый день, даже при отсутствии респираторного дискомфорта, как только астма станет умеренной и стойкой. Они позволяют уменьшить воспаление бронхов и купировать приступы. Если не принимать регулярно, частота и тяжесть приступов увеличиваются, равно как и потребность в экстренных лекарствах.
Многие люди, страдающие астмой, не до конца понимают разницу между кризисное лечение и контрольное лечение. Убедитесь, что вы понимаете, для чего предназначено каждое из ваших лекарств и как часто вам следует их принимать. |
Кризисное (или спасательное) лечение
Кризисные лекарства обозначаются разными терминами, в том числе бронходилататоры быстродействующий или бета2 агонисты короткого действия. Их применяют только для облегчения симптомов приступа (кашля, стеснения в груди, хрипов и одышки) или перед физической нагрузкой при астме на нагрузку. При легкой интермиттирующей астме единственным необходимым лекарственным средством может быть судорожная терапия.
Эти препараты включают сальбутамол ((Вентолин®, Вентиластин®, Айромир®, Апо-Сальвент®, Ново Салмол®) или тербуталин (Бриканил®). Они принимаются ингаляционно и очень быстро расширяют дыхательные пути, от 1 до 3 минут. При периодическом применении побочных эффектов мало, но в высоких дозах они могут вызвать тремор, нервозность и учащенное сердцебиение. Когда вы чувствуете необходимость принимать его часто (обычно более 3 раз в неделю), это означает, что астма недостаточно контролируется. Тогда необходимо прибегнуть к фоновым препаратам для лечения воспаления.
Людям, страдающим астмой, важно всегда носить с собой бронходилятатор, поскольку приступ астмы может случиться где угодно. Его следует принять при первых симптомах приступа и подождать не менее 30 секунд между 2 ингаляциями. |
Ипратропия бромид ингаляционно (редко). Это антихолинергическое средство, которое блокирует действие химического вещества, вызывающего сокращение мышц дыхательных путей. Менее эффективен, чем ингаляционные бета2-агонисты, иногда применяется при непереносимости к ним. Для достижения максимального эффекта требуется от 1 до 2 часов.
Лекарственные препараты как базисное (контрольное) лечение
В отличие от противосудорожных препаратов или препаратов неотложной помощи, препараты БПВП (контрольные) не облегчают симптомы немедленно. Они действуют медленно и эффективны в долгосрочной перспективе в уменьшении воспаления и частоты судорог. Вот почему важно принимать их ежедневно.
Кортикостероиды. Кортикостероиды уменьшают воспаление дыхательных путей и, следовательно, выработку слизи. Их обычно принимают в небольших дозах в виде ингаляций (спрей) ежедневно (например, Альвеско® и Пульмикорт®). Врач назначает минимально возможную эффективную дозу. Их также можно принимать в виде таблеток при тяжелой астме в течение короткого периода в несколько дней (пример: преднизолон, метилпрединосолон). Независимо от того, принимаются ли они ингаляционно или в таблетках, они действуют одинаково, но ингаляция позволяет получить гораздо меньшие дозы, гораздо более локализованное действие и, следовательно, меньше побочных эффектов. Этот класс препаратов является наиболее эффективным в борьбе с астмой. Их эффект ощущается уже через несколько дней применения.
Неблагоприятные реакции
Принимают ингаляционно и в умеренных дозах. кортикостероиды имеют мало побочных эффектов, даже если принимать их в течение длительного времени. Охриплость голоса и охриплость голоса или появление ландыш (или кандидоз, вызванный дрожжевыми грибками, образующими белые пятна на языке) являются наиболее распространенными побочными эффектами. Поэтому следует полоскать рот после вдыхания каждой дозы. Таблетки кортикостероидов имеют более сильные долгосрочные побочные эффекты (ослабление костей, повышенный риск катаракты и т. д.). Они предназначены для случаев тяжелой астмы, связанной с другими методами лечения.
Бронходилататоры длительного действия. Их назначают в комбинации, когда одних ингаляционных кортикостероидов недостаточно для контроля симптомов астмы. бета2 агонисты длительного действия вызывает бронходилятацию в течение 12 часов. Их эффективность может проявиться быстро, через 3–5 минут, поскольку формотерол® (например, Форадил®, Асмелор®) или медленнее через 15 минут, как сальметерол (Серевент®). Их применяют в сочетании с кортикостероидами. Существуют ингаляторы, сочетающие в себе два типа препаратов, например Серетид® (флутикасома/салметерол). Комбинации с формотеролом (Симбикорт®, Инноваир® и Флутиформ®) также можно использовать в качестве средства экстренной помощи, хотя они также действуют на воспаление в долгосрочной перспективе.
Антилейкотриены. При пероральном приеме они уменьшают воспаление, вызванное лейкотриенами — веществами, способствующими воспалительной реакции. Во Франции доступен антилейкотриен: монтелукаст (Сингуляр®). В Канаде также есть лезафирлукаст (Акколат®). Их можно использовать отдельно или в сочетании с ингаляционными кортикостероидами. Они показаны для профилактики астмы при физической нагрузке, при легкой форме астмы, для людей, чья астма не контролируется только ингаляционными кортикостероидами, а также для тех, кто злоупотребляет их спреем.
Теофиллин. Это старейший из бронходилятаторов (например, Теостат®). Сегодня его применяют редко, поскольку найти эффективную дозировку без побочных эффектов сложно. Его можно назначать в виде таблеток во время ужина людям, которым трудно принимать спреи.
Антииммуноглобулин Е. Этот класс препаратов предназначен для лечения тяжелой аллергической астмы у людей, астму которых трудно контролировать другими методами лечения. Омализумаб (Ксолаир®) — единственный препарат этого класса, доступный в 2015 году. Его вводят подкожно один или два раза в месяц.
он действительно важную использовать контролирующее лекарство по указанию врача, даже если симптомов нет. Без регулярного применения воспаление бронхов сохраняется и приступы астмы могут учащаться. |
Мнение врача-пульмонолога доктора Аннабель Керьян:
Когда у человека астма, он не должен мириться с наличием симптомов, ничего не делая. Не следует, например, терпеть одышку, небольшой кашель, затрудненное дыхание по ночам. Нельзя допускать развития болезни, потому что, если мы устанем от нее, не лечим ее, потому что со временем она может привести к разрушению бронхов, что приведет к необратимому ухудшению симптомов, а в тяжелых случаях - к частым вторичным инфекциям и госпитализации. Лучше подобрать у врача минимально эффективное лечение.
Это особенно важно для родителей детей, больных астмой. Они часто неохотно дают лекарства своим детям, и это понятно. Но в данном случае они ошибаются. Этим детям необходимо дать возможность правильно развить свой дыхательный капитал, чтобы он был доступен во взрослой жизни. Кроме того, ребенок, у которого есть признаки нелеченой астмы, плохо спит, с трудом занимается спортом и плохо растет. А на фоне лечения он чувствует себя лучше и сохраняет бронхи на будущее.