Содержание:
Экзогенный аллергический альвеолит еще называют гиперчувствительным пневмонитом. Аббревиатура заболевания – ЕАА. Этот термин отражает целую группу заболеваний, поражающих интерстиций легких, то есть соединительную ткань органов. Воспаление концентрируется в паренхиме легких и мелких дыхательных путях. Оно возникает при попадании в них извне различных антигенов (грибов, бактерий, животных белков, химических веществ).
Впервые экзогенный аллергический альвеолит описал Дж.
В дальнейшем удалось установить, что аллергический альвеолит экзогенного типа может быть спровоцирован и другими причинами. В частности, в 1965 г. Ч. Рид и его коллеги обнаружили аналогичные симптомы у трех пациентов, занимавшихся разведением голубей. Такой альвеолит стали называть «легкими любителей птиц».
Статистика последних лет свидетельствует о том, что заболевание достаточно широко распространено среди людей, которые в силу своей профессиональной деятельности взаимодействуют с перьями и пухом птиц, а также с комбикормами. Из 100 000 населения экзогенный аллергический альвеолит будет диагностирован у XNUMX человек. При этом невозможно точно предсказать, у какого именно человека, имеющего аллергию на пух или перья, разовьется альвеолит.
Как показывает практика, от 5 до 15% людей, контактировавших с высокими концентрациями аллергенов, заболевают пневмонитом. Распространенность альвеолита среди лиц, работающих с низкими концентрациями сенсибилизирующих веществ, на сегодняшний день неизвестна. Однако эта проблема стоит достаточно остро, так как отрасль с каждым годом развивается все интенсивнее, а значит, такой деятельностью занимается все больше людей.
Этиология
Аллергический альвеолит развивается вследствие вдыхания аллергена, попадающего в легкие вместе с воздухом. Аллергеном могут выступать различные вещества. Наиболее агрессивными аллергенами в этом отношении являются споры грибов из гнилого сена, коры клена, сахарного тростника и т. д.
Также не следует списывать со счетов пыльцу растений, белковые соединения, домашнюю пыль. Некоторые лекарства, например антибиотики или производные нитрофурана, могут вызывать аллергический альвеолит даже без предварительного ингаляции, а также после попадания в организм другими путями.
Важен не только факт попадания аллергенов в дыхательные пути, но и их концентрация и размер. Если частицы не превышают 5 микрон, то им не составит труда достичь альвеол и спровоцировать в них реакцию гиперчувствительности.
Поскольку аллергены, вызывающие ЭАА, чаще всего связаны с профессиональной деятельностью человека, разновидности альвеолита получили названия по различным профессиям:
Легкие фермера. В заплесневелом сене обнаружены антигены, среди них: термофильные актиномицеты, Aspergillus spp, Mycropolyspora faeni, Thermoactinomycas vulgaris.
Легкое любителей птиц. Аллергены содержатся в экскрементах и перхоти птиц. Они становятся сывороточными белками птиц.
Багассоз. Аллергеном является сахарный тростник, а именно Mycropolysporal faeni и Thermoactinomycas sacchari.
Легкие людей, выращивающих грибы. Компост становится источником аллергенов, а антигенами выступают Mycropolysporal faeni и Thermoactinomycas vulgaris.
Легкие людей, использующих кондиционеры. Увлажнители, обогреватели и кондиционеры являются источниками антигенов. Сенсибилизацию провоцируют такие возбудители, как: Thermoactinomycas vulgaris, Thermoactinomycas viridis, Ameba, Fungi.
Субероза. Источником аллергенов становится кора пробкового дерева, а в роли самого аллергена выступает Penicillum Frequencyans.
Светлосолодовые пивовары. Источником антигенов является плесневелый ячмень, а сам аллерген – Aspergillus clavatus.
Болезнь сыроделия. Источником антигенов являются частицы сыра и плесени, а сам антиген — Penicillum cseii.
Секвойз. Аллергены содержатся в древесной пыли красного дерева. Они представлены Graphium spp., upullaria spp., Alternaria spp.
Производители моющих средств для легких. Аллерген содержится в ферментах и моющих средствах. Он представлен Bacillus subtitus.
Сотрудники лаборатории легких. Источниками аллергенов являются перхоть и моча грызунов, а сами аллергены представлены белками их мочи.
Легкие нюхают порошок гипофиза. Антиген представлен свиными и бычьими белками, которые обнаружены в порошке гипофиза.
Легкие заняты в производстве пластмасс. Источником, приводящим к сенсибилизации, являются диизоцианаты. Аллергенами являются: толуилендиозионат, дифенилметандиизоцианат.
Летний пневмонит. Заболевание развивается вследствие вдыхания пыли из сырых жилых помещений. Патология широко распространена в Японии. Trichosporon Cutaneum становится источником аллергенов.
Из перечисленных аллергенов в развитии экзогенного аллергического альвеолита особое значение имеют термофильные актиномицеты и антигены птиц. В районах с высоким развитием сельского хозяйства именно актиномицеты занимают лидирующее положение по заболеваемости ЭАА. Они представлены бактериями, размер которых не превышает 1 микрона. Отличительной особенностью таких микроорганизмов является то, что они обладают свойствами не только микробов, но и грибов. Многие термофильные актиномицеты располагаются в почве, компосте, воде. Они также живут в кондиционерах.
К развитию экзогенного аллергического альвеолита приводят такие виды термофильных актиномицетов, как: Mycropolyspora faeni, Thermoactinomycas vulgaris, Thermoactinomycas viridis, Thermoactinomycas sacchari, Thermoactinomycas scandidum.
Все перечисленные представители патогенной для человека флоры начинают активно размножаться при температуре 50-60°С. Именно в таких условиях запускаются процессы гниения органики. Подобная температура поддерживается в системах отопления. Актиномицеты могут вызывать багассоз (заболевание легких у людей, работающих с сахарным тростником), вызывать заболевание под названием «легкие фермера», «легкие грибников (грибников)» и т. д. Все они перечислены выше.
Антигенами, влияющими на человека, взаимодействующего с птицами, являются сывороточные белки. Это альбумины и гамма-глобулины. Они присутствуют в птичьем помете, в выделениях кожных желез голубей, попугаев, канареек и др.
У людей, ухаживающих за птицами, альвеолит возникает при длительном и регулярном общении с животными. Провоцировать заболевание способны белки крупного рогатого скота, как и свиней.
Наиболее активным грибным антигеном является Aspergillus spp. Различные виды этого микроорганизма могут вызывать субероз, легкие пивовара или легкие сыродела.
Напрасно полагать, что, живя в городе и не занимаясь сельским хозяйством, человек не может заболеть экзогенным аллергическим альвеолитом. Фактически, Aspergillus fumigatus процветает во влажных, редко проветриваемых помещениях. Если температура в них высокая, то микроорганизмы начинают быстро размножаться.
Также в группу риска по развитию аллергического альвеолита входят люди, чья профессиональная деятельность связана с реактогенными химическими соединениями, например, пластиками, смолами, красками, полиуретанами. Особенно опасными считаются фталевый ангидрид и диизоцианат.
В зависимости от страны прослеживается следующая распространенность различных видов аллергического альвеолита:
Легкое любителей волнистых попугаев чаще всего диагностируется у жителей Великобритании.
Легкие людей, использующих кондиционеры и увлажнители воздуха, находятся в Америке.
Летний тип альвеолита, вызванный сезонным размножением грибов вида Trichosporoncutaneun, у японцев диагностируется в 75% случаев.
В Москве и городах с крупными промышленными предприятиями чаще всего выявляют больных с реакцией на птичьи и грибковые антигены.
Патогенез экзогенного аллергического альвеолита
Дыхательная система человека регулярно сталкивается с частицами пыли. И это касается как органических, так и неорганических загрязнений. Установлено, что однотипные антигены могут вызывать развитие различных патологий. У одних людей развивается бронхиальная астма, у других – хронический ринит. Есть также люди, у которых проявляются аллергодерматозы, то есть поражения кожи. Нельзя забывать и о конъюнктивите аллергической природы. Естественно, экзогенный альвеолит занимает не последнее место в списке перечисленных патологий. Какое заболевание разовьется у конкретного человека, зависит от силы воздействия, от типа аллергена, состояния иммунной системы организма и других факторов.
Для того чтобы у пациента проявился экзогенный аллергический альвеолит, необходимо сочетание нескольких факторов:
достаточная доза аллергенов, попавших в дыхательные пути.
Длительное воздействие на дыхательную систему.
Определенный размер патологических частиц, составляющий 5 микрон. Реже заболевание развивается при попадании крупных антигенов в дыхательную систему. В этом случае они должны оседать в проксимальных бронхах.
Подавляющее большинство людей, столкнувшихся с такими аллергенами, не страдают ЕАА. Поэтому ученые считают, что на организм человека должны воздействовать одновременно сразу несколько факторов. Они недостаточно изучены, но есть предположение, что имеют значение генетика и состояние иммунитета.
Экзогенный аллергический альвеолит по праву относят к иммунопатологическим заболеваниям, несомненной причиной которых являются аллергические реакции 3 и 4 типа. Также не следует игнорировать неиммунное воспаление.
Третий тип иммунологической реакции имеет особое значение на начальных стадиях развития патологии. Образование иммунных комплексов происходит непосредственно в интерстиции легких при взаимодействии патологического антигена с антителами класса IgG. Образование иммунных комплексов приводит к тому, что повреждаются альвеолы и интерстиций, увеличивается проницаемость питающих их сосудов.
Образующиеся иммунные комплексы вызывают активацию системы комплемента и альвеолярных макрофагов. В результате высвобождаются токсические и противовоспалительные продукты, гидролитические ферменты, цитокины (фактор некроза опухоли – ФНО-а и интерлейкин-1). Все это вызывает воспалительную реакцию на местном уровне.
В дальнейшем клетки и компоненты матрикса интерстиция начинают отмирать, воспаление становится более интенсивным. К месту поражения поступает значительное количество моноцитов и лимфоцитов. Они обеспечивают сохранение реакции гиперчувствительности замедленного типа.
Факты, подтверждающие важное значение иммунокомплексных реакций при экзогенном аллергическом альвеолите:
После взаимодействия с антигеном воспаление развивается быстро, в течение 4-8 часов.
В смывах экссудата из бронхов и альвеол, а также в сывороточной части крови обнаруживаются высокие концентрации антител класса lgG.
В легочной ткани, взятой на гистологическое исследование, у больных острой формой заболевания обнаруживаются иммуноглобулин, компоненты комплемента и сами антигены. Все эти вещества представляют собой иммунные комплексы.
При проведении кожных проб с использованием высокоочищенных антигенов, патологических для конкретного пациента, развивается классическая реакция Артюса.
После проведения провокационных проб с ингаляцией возбудителей у больных в жидкости бронхоальвеолярного лаважа увеличивается количество нейтрофилов.
Иммунные реакции 4-го типа включают CD+ Т-клеточную гиперчувствительность замедленного типа и CD8+ Т-клеточную цитотоксичность. После попадания антигенов в дыхательную систему через 1-2 дня развиваются реакции замедленного типа. Повреждение иммунных комплексов приводит к выбросу цитокинов. Они, в свою очередь, заставляют лейкоциты и эндотелий легочной ткани экспрессировать на поверхности адгезивные молекулы. На них реагируют моноциты и другие лимфоциты, которые активно прибывают к месту воспалительной реакции.
В то же время гамма-интерферон активирует макрофаги, продуцирующие CD4+ лимфоциты. Это признак реакции замедленного типа, которая сохраняется длительное время благодаря макрофагам. В результате у больного формируются гранулемы, начинает выделяться в избыточном количестве коллаген (фибробласты активируются клетками роста), развивается интерстициальный фиброз.
Факты, подтверждающие, что при экзогенном аллергическом альвеолите имеют значение замедленные иммунологические реакции 4 типа:
Т-лимфоциты находятся в памяти крови. Они присутствуют в легочной ткани больных.
У больных острым и подострым экзогенным аллергическим альвеолитом выявляют гранулемы, инфильтраты со скоплением лимфоцитов и моноцитов, а также интерстициальный фиброз.
Эксперименты на лабораторных животных с ЕАА показали, что для индукции заболевания необходимы CD4+ Т-лимфоциты.
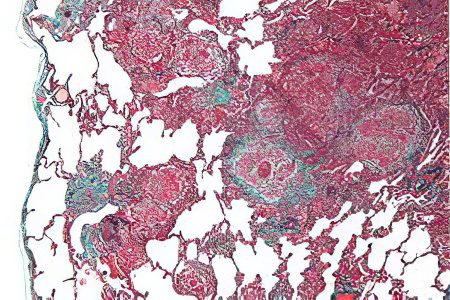
Гистологическая картина ЭАА
В большинстве случаев у больных экзогенным аллергическим альвеолитом наблюдаются гранулемы без творожистого налета. Они выявляются у 79-90% больных.
Чтобы не перепутать гранулемы, развивающиеся при ЭАА, и при саркоидозе, нужно обратить внимание на следующие различия:
При EAA гранулемы меньше.
Гранулемы не имеют четких границ.
Гранулемы содержат больше лимфоцитов.
Альвеолярные стенки при ЭАА утолщены, имеют лимфоцитарные инфильтраты.
После исключения контакта с антигеном гранулемы исчезают самостоятельно в течение шести месяцев.
При экзогенном аллергическом альвеолите воспалительный процесс вызывают лимфоциты, моноциты, макрофаги и плазматические клетки. Внутри самих альвеол скапливаются пенистые альвеолярные макрофаги, а в интерстиции – лимфоциты. Когда заболевание только начало развиваться, у больных наблюдается белково-фибринозный выпот, который располагается внутри альвеол. Также у больных диагностируют бронхиолит, лимфатические фолликулы, перибронхиальные воспалительные инфильтраты, которые концентрируются в мелких дыхательных путях.
Итак, для заболевания характерна триада морфологических изменений:
Альвеолит.
Гранулематоз.
Бронхиолит.
Хотя иногда один из знаков может выпадать. Редко у пациентов с экзогенным аллергическим альвеолитом развивается васкулит. Он был диагностирован у пациента посмертно, о чем указано в соответствующих документах. У больных легочной гипертензией возникает гипертрофия артерий и артериол.
Хроническое течение ЭАА приводит к фибринозным изменениям, которые могут иметь разную интенсивность. Однако они характерны не только для экзогенного аллергического альвеолита, но и для других хронических заболеваний легких. Поэтому его нельзя назвать патогномоничным признаком. При длительном альвеолите у больных в паренхиме легких происходят патологические изменения по типу сотового легкого.
Симптомы экзогенного аллергического альвеолита

Заболевание развивается чаще всего у людей, не склонных к аллергическим реакциям. Патология проявляется после длительного взаимодействия с источниками, распространения антигенов.
Экзогенный аллергический альвеолит может протекать в 3 типах:
Острые симптомы
Острая форма заболевания возникает после попадания большого количества антигена в дыхательные пути. Это может случиться как дома, так и на работе или даже на улице.
Через 4-12 часов у человека повышается температура тела до высоких показателей, развивается озноб, нарастает слабость. Появляется тяжесть в груди, больной начинает кашлять, его преследует одышка. Появляются боли в суставах и мышцах. Мокрота при кашле появляется не часто. Если и выходит, то небольшого размера и состоит преимущественно из слизи.
Еще одним симптомом, характерным для острого ЭАА, является головная боль, фокусирующаяся во лбу.
При осмотре врач отмечает цианоз кожи. При прослушивании легких выслушиваются крепитации и хрипы.
Через 1-3 дня симптомы заболевания исчезают, но после повторного взаимодействия с аллергеном снова усиливаются. Общая слабость и вялость в сочетании с одышкой могут беспокоить человека в течение нескольких недель после разрешения острой стадии заболевания.
Острая форма заболевания диагностируется не часто. Поэтому врачи путают его с ОРВИ, спровоцированными вирусами или микоплазмами. Специалисты должны быть настороже к фермерам, а также отличать симптомы ЭАА от симптомов легочного микотоксикоза, которые развиваются при попадании спор грибов в легочную ткань. У больных миотоксикозом рентгенография легких не выявляет патологических изменений, в сывороточной части крови преципитирующие антитела отсутствуют.
подострые симптомы
Симптомы подострой формы заболевания не столь выражены, как при острой форме альвеолита. Такой альвеолит развивается вследствие длительного вдыхания антигенов. Чаще всего это происходит дома. Итак, подострое воспаление в большинстве случаев провоцируется уходом за птицей.
К основным проявлениям подострого экзогенного аллергического альвеолита относятся:
Одышка, которая усиливается после физической активности человека.
Повышенная утомляемость.
Кашель с выделением прозрачной мокроты.
На ранней стадии развития патологии может повышаться температура тела.
Крепитация при прослушивании легких будет легкой.
Важно отличать подострую ЭАА от саркоидоза и других заболеваний интерстиция.
Симптомы хронического типа
Хроническая форма заболевания развивается у людей, длительно взаимодействующих с малыми дозами антигенов. Кроме того, подострый альвеолит может стать хроническим, если его не лечить.
На хроническое течение заболевания указывают такие симптомы, как:
Нарастающая со временем одышка, которая становится очевидной при физической нагрузке.
Выраженная потеря веса, которая может дойти до анорексии.
Заболевание грозит развитием легочного сердца, интерстициального фиброза, сердечной и дыхательной недостаточности. Поскольку хронический экзогенный аллергический альвеолит начинает развиваться латентно и не дает выраженной симптоматики, его диагностика затруднена.
Диагностика экзогенного аллергического альвеолита

Для выявления заболевания необходимо опираться на рентгенологическое исследование легких. В зависимости от стадии развития альвеолита и его формы рентгенологические признаки будут различаться.
Острая и подострая форма заболевания приводит к снижению прозрачности полей по типу матового стекла и к распространению узелково-сетчатых помутнений. Размер узелков не превышает 3 мм. Их можно обнаружить по всей поверхности легких.
Верхняя часть легких и их базальные отделы узелками не покрыты. Если человек перестает взаимодействовать с антигенами, то через 1-1,5 месяца рентгенологические признаки заболевания исчезают.
Если заболевание имеет хроническое течение, то на рентгенологическом снимке видны линейные тени с четким контуром, темные участки, представленные узелками, изменения интерстиция, уменьшение размеров легочных полей. При запущенном течении патологии визуализируется сотовое легкое.
КТ – метод, который имеет гораздо более высокую точность по сравнению с рентгенографией. При исследовании выявляются признаки ЭАА, невидимые при стандартной рентгенографии.
В анализе крови у больных ЭАА наблюдаются следующие изменения:
Лейкоцитоз до 12-15×103/мл Реже уровень лейкоцитов достигает уровня 20-30×10.3/ мл.
Лейкоцитарная формула смещается влево.
Повышение уровня эозинофилов не происходит или может повышаться незначительно.
СОЭ у 31% больных повышается до 20 мм/ч, а у 8% больных - до 40 мм/ч. У остальных пациентов СОЭ остается в пределах нормы.
Повышается уровень lgM и lgG. Иногда наблюдается скачок иммуноглобулинов класса А.
У некоторых больных активируется ревматоидный фактор.
Повышает уровень общей ЛДГ. Если это произошло, то можно заподозрить острое воспаление в паренхиме легкого.
Для подтверждения диагноза применяют методы двойной диффузии Охтерлони, микро-Охтерлони, встречный иммуноэлектрофорез и ИФА (ИФА, ИФА, ИФА). Они позволяют выявить специфические преципитирующие антитела к антигенам, вызвавшим аллергию.
В острой фазе заболевания преципитирующие антитела циркулируют в крови практически каждого больного. Когда аллерген перестает взаимодействовать с легочной тканью больных, уровень антител падает. Однако они могут длительное время (до 3 лет) присутствовать в сывороточной части крови.
При хроническом течении заболевания антитела не обнаруживаются. Также существует вероятность ложноположительных результатов. У фермеров без симптомов альвеолита они выявляются в 9-22% случаев, а у любителей птиц - в 51% случаев.
У больных ЭАА величина преципитирующих антител не коррелирует с активностью патологического процесса. На их уровень могут влиять различные факторы. Значит, у курильщиков он будет занижен. Следовательно, обнаружение специфических антител не может считаться доказательством ЕАА. В то же время их отсутствие в крови не свидетельствует об отсутствии заболевания. Однако антитела не следует списывать со счетов, так как при наличии соответствующих клинических признаков они могут усилить существующее предположение.
Показателен тест на снижение диффузной емкости легких, поскольку иные функциональные изменения ЭАА характерны и для других видов патологий, сопровождающихся поражением интерстиция легких. Гипоксемия у больных аллергическим альвеолитом наблюдается в спокойном состоянии и усиливается при физической нагрузке. Нарушение вентиляции легких протекает по рестриктивному типу. Признаки гиперреактивности дыхательных путей диагностируются у 10-25% больных.
Впервые ингаляционные тесты для выявления аллергического альвеолита были использованы еще в 1963 году. Аэрозоли изготавливали из пыли, собранной из заплесневелого сена. Они приводили к обострению симптомов заболевания у пациентов. В то же время экстракты, взятые из «чистого сена», не вызывали у пациентов такой реакции. У здоровых лиц даже аэрозоли с плесенью не провоцировали патологических признаков.
Провокационные пробы у больных бронхиальной астмой не вызывают появления быстрых иммунологических реакций, не провоцируют нарушений функции легких. А у людей с положительным иммунным ответом они приводят к изменениям в работе органов дыхания, к повышению температуры тела, ознобу, слабости и одышке. Через 10-12 часов эти проявления исчезают самостоятельно.
Подтвердить диагноз ЭАА можно без проведения провокационных тестов, поэтому в современной медицинской практике они не используются. Их используют только специалисты, которым необходимо подтвердить причину заболевания. Альтернативно, достаточно наблюдать пациента в его обычных условиях, например, на работе или дома, где имеется контакт с аллергеном.
Бронхоальвеолярный лаваж (БАЛ) позволяет оценить состав содержимого альвеол и отдаленных отделов легких. Диагноз может быть подтвержден обнаружением в нем пятикратного увеличения клеточных элементов, причем 80% из них будут представлены лимфоцитами (преимущественно Т-клетками, а именно CD8+ лимфоцитами).
Иммунорегуляторный индекс у больных снижен до менее единицы. При саркоидозе этот показатель составляет 4-5 единиц. Однако если лаваж был произведен в первые 3 дня после острого развития альвеолита, то количество нейтрофилов будет увеличено, а лимфоцитоза не наблюдается.
Кроме того, лаваж позволяет обнаружить увеличение количества тучных клеток в десятки раз. Такая концентрация тучных клеток может сохраняться до 3 месяцев и более после контакта с аллергеном. Этот показатель характеризует активность процесса продукции фибрина. Если заболевание имеет подострое течение, то в смывах обнаруживаются плазматические клетки.
Дифференциальный диагноз

Заболевания, от которых следует отличать экзогенный аллергический альвеолит:
Альвеолярный рак или метастазы в легкие. При раковых опухолях нет связи между появившимися симптомами заболевания и контактом с аллергенами. Патология постоянно прогрессирует, характеризуется тяжелыми проявлениями. В сывороточной части крови не выделяются преципитирующие антитела к аллергенам. Также информацию можно уточнить с помощью рентгена легких.
Милиарный туберкулез. При этом заболевании также нет связи с аллергенами. Сама инфекция имеет тяжелое течение и длительное развитие. Серологические методы позволяют обнаружить антитела к туберкулезному антигену, при этом они не проявляются к экзоаллергенам. Не забывайте о рентгенологическом исследовании.
Саркоидоз. Это заболевание не связано с профессиональной деятельностью человека. При нем поражаются не только органы дыхания, но и другие системы организма. Прикорневые лимфатические узлы грудной клетки воспаляются с обеих сторон, наблюдается слабая или отрицательная реакция на туберкулин. Реакция Квейма, напротив, будет положительной. Саркоидоз может быть подтвержден гистологическим исследованием.
Другие фиброзирующие альвеолиты. При них чаще всего у больных развивается васкулит, причем системное поражение соединительной ткани касается не только легких, но и организма в целом. При сомнительном диагнозе проводят биопсию легкого с дальнейшим гистологическим исследованием полученного материала.
Пневмония. Это заболевание развивается после простуды. На рентгенограмме видны затемнения, которые появляются из-за инфильтрации тканей.
МКБ-10 относит экзогенный аллергический альвеолит к классу Х «Респираторные заболевания».
Разъяснения:
J 55 Респираторное заболевание, вызванное специфической пылью.
J 66.0 Биссиноз.
J 66.1 Болезнь льнодеров.
J 66.2 Каннабиоз.
J 66.8 Респираторное заболевание, вызванное другой уточненной органической пылью.
J 67 Гиперчувствительный пневмонит.
J 67.0 Легкое фермера (сельскохозяйственного рабочего).
J 67.1 Bagassose (для пыли сахарного тростника)
J 67.2 Легкое птицевода.
J 67.3 Субероз
J 67.4 Легкое работника солодовни.
J 67.5 Легкое грибника.
J 67.6 Кора клена лёгкая.
J 67.8 Гиперчувствительный пневмонит, вызванный другой органической пылью.
J 67.9 Гиперчувствительный пневмонит, вызванный другой неуточненной органической пылью.
Диагноз можно сформулировать следующим образом:
Экзогенный аллергический альвеолит (легкие фермера), острая форма.
Лекарственный аллергический альвеолит, вызванный фуразолидоном, подострая форма, с дыхательной недостаточностью.
Экзогенный аллергический альвеолит (легкие птицевода), хроническая форма. Хроническое легочное сердце, хронический бронхит.
Лечение экзогенного аллергического альвеолита
Чтобы справиться с заболеванием, необходимо полностью исключить взаимодействие больного и аллергена. Человек во время работы должен использовать маски, специальные фильтры. Крайне желательно сменить работу и свои привычки. Чтобы не допустить прогрессирования патологии, важно выявить ее на ранних стадиях развития. Если контакт с аллергеном продолжится, изменения в легких станут необратимыми.
Тяжелое течение альвеолита требует назначения глюкокортикостероидов. Их может назначить только врач по предварительной записи.
Больным с гиперреактивностью легких назначают ингаляционные бронходилататоры. Если заболевание привело к развитию осложнений, то применяют антибиотики, диуретики, кислород и т. д.
Прогноз и профилактика

Чтобы предотвратить развитие заболевания, необходимо свести к минимуму все возможные контакты с аллергенами. Итак, сено должно быть тщательно просушено, силосные ямы должны быть открытыми. Помещения на производстве должны тщательно проветриваться, а при нахождении в них животных и птиц строго соблюдать санитарно-гигиенические требования. Кондиционеры и системы вентиляции должны быть обработаны качественно и в срок и т.д.
Если альвеолит уже развился, то пациенту следует исключить контакт с аллергенами. Когда профессиональная деятельность становится виной, работу меняют.
Прогноз варьируется. Если заболевание было диагностировано на ранних стадиях, то патология может рассосаться самостоятельно. Рецидивы альвеолита приводят к тому, что легочная ткань претерпевает необратимые изменения. Это ухудшает прогноз, а также приводит к осложнениям альвеолита или его хронического течения.









